Do bệnh nhân bị ung thư giai đoạn cuối cộng thêm t.uổi cao, thể trạng suy kiệt nặng cùng tình trạng n.hiễm t.rùng đường mật đi kèm nên công tác điều trị vô cùng khó khăn vất vả…
Các bác sĩ Khoa Ngoại Tổng hợp, Bệnh viện Đa khoa Nông Nghiệp ( Hà Nội) vừa tiếp nhận bệnh nhân nam Tr.V.K (82 t.uổi, địa chỉ ở Tiên Lữ, Hưng Yên) nhập viện trong tình trạng đau vùng hạ sườn phải, lan ra sau lưng.
Trước đó, bệnh nhân có biểu hiện vàng da tiến triển chậm tăng dần vàng sậm, gầy sút cân nhanh, đi ngoài có phân bạc màu. Bệnh nhân sốt 38-39 độ C, rét run, ngứa da nhiều.
Sau nhập viện, bệnh nhân được chỉ định thực hiện các xét nghiệm cận lâm sàng, siêu âm, Xquang, chụp MRI 1.5 ổ bụng… Kết quả ban đầu trên hình ảnh siêu âm thấy giãn toàn bộ đường mật trong và ngoài gan, khối thâm nhiễm quanh ống mật chủ kích thước 32×26 mm… Kết quả MRI 1.5 ổ bụng hình ảnh khối u vùng ngã ba đường mật kích thước 28×36mm.
Các bác sĩ đã hội chẩn chuyên khoa Ngoại – Chẩn đoán hình ảnh và đưa ra chẩn đoán: U Klatskin type IV gây tắc mật – Suy kiệt nặng. Tình trạng bệnh nhân lúc này không còn chỉ định can thiệp phẫu thuật, tiên lượng xấu. Các bác sĩ đã hội chẩn và đưa ra phương án tốt nhất cho bệnh nhân là điều trị bằng phương pháp hiện đại ít xâm hại cơ thể nhằm giải phóng tình trạng tắc mật, tái lập lưu thông mật ruột. Điều trị mục tiêu giảm đau giảm nhẹ và kéo dài những ngày sống có ý nghĩa.
Kíp can thiệp được thành lập đã tiến hành đặt 02 stent đường mật và dẫn lưu mật ra da dưới hướng dẫn của máy siêu âm và máy chụp mạch DSA thành công sau 1 giờ thực hiện.
May mắn, sức khỏe của bệnh nhân cải thiện tốt rõ rệt sau 1 ngày can thiệp. Sau 2 ngày can thiệp dẫn lưu toàn trạng bệnh nhân ổn định, các chỉ số sinh hoá cải thiện rõ dần về mức bình thường.
Bệnh nhân từ chỗ tiên lượng xấu đã khỏe mạnh và ra viện.
BS CKII. Nguyễn Thanh Tùng – Trưởng khoa Ngoại Tổng hợp cho biết: Do bệnh nhân bị ung thư giai đoạn cuối cộng thêm t.uổi cao, thể trạng suy kiệt nặng cùng tình trạng n.hiễm t.rùng đường mật đi kèm nên công tác điều trị vô cùng khó khăn vất vả. Nhờ sự phối hợp của các chuyên khoa (Ngoại, Chẩn đoán hình ảnh, Hồi sức tích cực, Cấp cứu chống độc, Dược, Dinh dưỡng…) trong việc điều trị tích cực cho bệnh nhân sau 35 ngày đấu tranh giành giật với tử thần bệnh nhân được ra viện.
Hiện sức khỏe cụ ông đã khá hơn nhiều so với khi nằm viện. Cụ ông có thể tự chống gậy đi lại, ngồi ăn uống và tiếp khách đến chơi nhà dịp đầu xuân năm mới. Đây là điều rất hi hữu mà trước đó cả bác sĩ và người nhà bệnh nhân đều không dám nghĩ tới.
Cần tầm soát phát hiện sớm bệnh
Theo BS. Tùng, ung thư đường mật là ung thư hình thành trong hệ thống các ống dẫn đưa mật từ gan xuống ruột non. Ung thư đường mật chia thành 2 loại chính: ung thư đường mật trong gan và ngoài gan.
Khối ung thư đường mật thường phát triển chậm và không lan tỏa (di căn) một cách nhanh chóng. Tuy nhiên, khá nhiều khối u loại này đã tiến triển xa vào thời điểm được phát hiện.
Ung thư đường mật có thể khởi phát ở bất cứ vị trí nào của đường mật. Khi khối u tăng trưởng, chúng sẽ gây tắc nghẽn các ống dẫn mật. Ung thư đường mật xảy ra ở cả nam giới lẫn phụ nữ. Hầu hết các bệnh nhân đều trên 65 t.uổi.
Các yếu tố nguy cơ gây ung thư đường mật: Nang ống mật chủ, viêm mạn tính đường mật, nhiễm kí sinh trùng, giun, sán lá gan, viêm xơ đường mạt nguyên phát,…
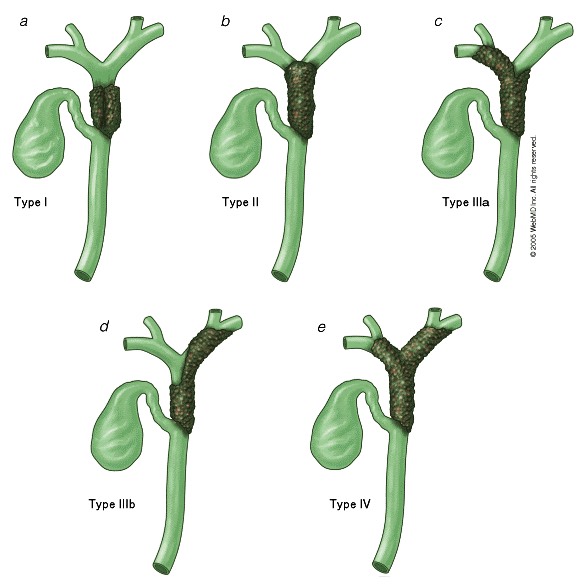
Các thể u Klatskin.
Sau cơn co giật, bị răng giả móc sâu vào hạ họng
Bệnh viện Đa khoa Nông nghiệp vừa tiếp nhận bệnh nhân 70 t.uổi trong tình trạng kích thích vật vã.

Theo ngươi nha bệnh nhân, ở nha, bênh nhân bi co giât, ngươi nha đa dung môt chiếc đũa chặn ngang miêng sau đo đươc đưa vao Khoa Câp cưu Chông đôc, Bênh viên Đa khoa Nông nghiêp.
Sau khoang 3 giơ đông hô xư tri, an thân, bênh nhân đa hôi tinh, đap ưng tôt vơi cac câu hoi cua bac si. Bênh nhân cam thây nuôt đau, vương hong, kho thơ nhe.
Sau khi hôi chân Khoa Tai Mui Hong, bênh nhân đươc nôi soi tai mui hong, phat hiên di vât la môt ham gia dang thao lăp, co moc kim loai ơ hai đâu năm ơ vi tri ha hong, 1 đâu kim loai moc ngươc căm sâu vao ha hong gân xoang lê.
Xet thây đây la trương hơp di vât rât phưc tap, cac bac sĩ Khoa Tai Mui Hong đa hôi chân vơi bac sĩ Khoa Răng Ham Măt đê phôi hơp lây di vât.
Sau đó, các bác sĩ đã lây di vât ra khoi vung ha hong cua bênh nhân môt cach an toan. Sau khi loại bỏ hàm răng giả khỏi thực quản, sức khỏe bệnh nhân ổn định, tổn thương vùng hạ họng hồi phục và ăn uống trở lại bình thường.
BSCKII Đô Thê Hung, Pho Giam đôc bênh viện, Trương Khoa Tai Mui Hong cho biết: Ham gia thao lăp cua bênh nhân la ham co moc kim loai, nên ham phu toan bô niêm mac vom khâu cai. Cac moc kim loai đê moc vao cac răng lưu giư ham. Tuy nhiên, cac răng đươc moc vao lưu giư ham đa gay, mât, bênh nhân vân cô tân dung ham gia đê đeo dân đên tinh trang ham không lưu giư đươc, rơi vao vung ha hong.
Cac loai ham gia thao lăp đươc moc vao cac răng khi cac răng đa bi mât thi nên thay ham gia mơi vi khi đo ham không lưu giư đươc trong miêng dê rơi. Khi bênh nhân co tinh trang kich thich, co giât thi nên thao ham gia ra ngay hoăc khi bênh nhân năm viên cân can thiêp thu thuât gi cung nên thao ham răng gia ra trươc.
Để hạn chế sự cố này xảy ra, bác sĩ Hùng khuyến cáo: Thay vì sử dụng hàm tháo lắp, bạn nên sử dụng các phương pháp trồng răng cố định như cầu răng sứ hoặc cấy ghép implant. Khi lỡ nuốt răng giả, không nên cố mọc họng hay nuốt để trôi dị vật mà đến ngay cơ sở y tế uy tín. Trong quá trình ăn uống, cần phải thận trọng để tránh trường hợp hóc dị vật, gây ảnh hưởng đến tiêu hóa và đôi khi nguy hiểm đến tính mạng.
