Tối 10-11, Bệnh viện Nhi đồng thành phố Hồ Chí Minh thông tin về việc áp dụng thành công kỹ thuật lọc m.áu hấp phụ, cứu sống hai bệnh nhi nguy kịch.

Các bệnh nhi đã qua cơn nguy kịch, đang được điều trị phục hồi.
Trường hợp thứ nhất là b.é t.rai S.X.Q, 22 tháng t.uổi, đến từ Kiên Giang. Bé nhập viện trong tình trạng lơ mơ, ngộ độc cấp do uống nhầm hóa chất (cha bé mua keo composite pha dung môi Perodoxide hữu cơ (chất gây ngộ độc) trong suốt đựng trong chai nước suối dùng để dán thuyền. Bé khát nước, được người nhà lấy nhầm chai và uống).
Sau khi uống, bé nôn ói liên tục, người nhà đưa đi bệnh viện địa phương sơ cứu rồi chuyển lên Bệnh viện Nhi đồng thành phố Hồ Chí Minh. Tại đây, bé nhanh chóng được chỉ định lọc m.áu liên tục và lọc m.áu hấp phụ 3 chu kì: Ngộ độc chất không tan, gây tổn thương tạng nặng (gan, thận).
Ca thứ hai là b.é g.ái 37 tháng D.N.T.D. cũng từ Kiên Giang nằm trong chuỗi ca cả gia đình bị tai nạn ong vò vẽ đốt. Riêng em có hơn 40 đốt khắp cơ thể. Độc tố lan nhanh và hủy hại đa cơ quan, rối loạn đông cầm m.áu. Em được chạy ECMO, lọc m.áu liên tục và lọc hấp phụ lấy chất độc của ong và cytokin trong cơn bão cytokin do ong đốt gây ra.

Kỹ thuật lọc m.áu hấp phụ bằng quả lọc Resin đang được Bệnh viện Nhi đồng thành phố Hồ Chí Minh chỉ định áp dụng trong hầu hết các ca ngộ độc, n.hiễm t.rùng…
Trước lọc m.áu, các độc tố và chỉ số viêm của hai em tăng rất cao. Sau khi lọc, các chỉ số này đều giảm đáng kể về gần như bình thường song hành cùng độ cải thiện chức năng cơ quan, độ hồi phục, tươi tắn dần các chức năng sống của các bệnh nhi. Hiện cả hai bé đã qua cơn nguy kịch, tỉnh táo, đang ổn định n.hiễm t.rùng, các chức năng sinh tồn và chờ ngày hội ngộ gia đình.
Bệnh viện Nhi đồng thành phố Hồ Chí Minh hiện là bệnh viện đứng đầu trong ngành Nhi ở phía Nam áp dụng thành công phương pháp lọc m.áu hấp phụ bằng quả lọc Resin. Bệnh viện đang triển khai kỹ thuật này cho hầu hết các chỉ định từ ngộ độc cấp, cơn bão cytokin, đến hấp phụ một phần bilirubin kết hợp cytokin, ứng dụng trong điều trị các trường hợp n.hiễm t.rùng huyết suy đa cơ quan, đặc biệt là suy gan nặng, ong đốt suy đa cơ quan, ARDS nặng, ngộ độc cấp… và thành công cứu sống liên tiếp nhiều ca nguy kịch.
Cũng từ 2 ca bệnh nêu trên, các bác sĩ khuyến cáo các bậc phụ huynh cần cảnh giác, để các chất độc (thuốc trừ sâu, dung môi hữu cơ…) xa tầm tay t.rẻ e.m. Mùa lễ tết sắp đến, các dung môi hữu cơ, xăng dầu hóa chất dùng trong sơn màu, thuốc trừ sâu mùa vụ thường được chứa vô ý trong các chai lọ đựng thực phẩm thông thường, dễ gây nhầm lẫn, ngộ độc cấp, nguy hiểm tính mạng cho trẻ.
B.é t.rai sốc phản vệ, nguy kịch do bị ong đốt 40 vết
Đang chơi trong vườn nhà, cậu bé 5 t.uổi bất ngờ bị đàn ong đốt phải nhập viện trong tình trạng sốc phản vệ, nguy kịch tính mạng vì nhiễm độc quá nặng.
BS Nguyễn Diệu Vinh, khoa Nội tổng hợp, Bệnh viện Nhi Đồng 2 TP.HCM cho biết tại đây vừa tiếp nhận một trường hợp bị ong đốt nguy kịch tính mạng.
Bệnh nhi là b.é t.rai 5 t.uổi được bệnh viện địa phương chuyển đến trong tình trạng sốc phản vệ do bị ong đốt. Qua kiểm tra trên cơ thể của trẻ, bác sĩ ghi nhận 40 vết đốt rải rác toàn thân, vùng bị đốt nhiều nhất là đầu và mặt của trẻ.
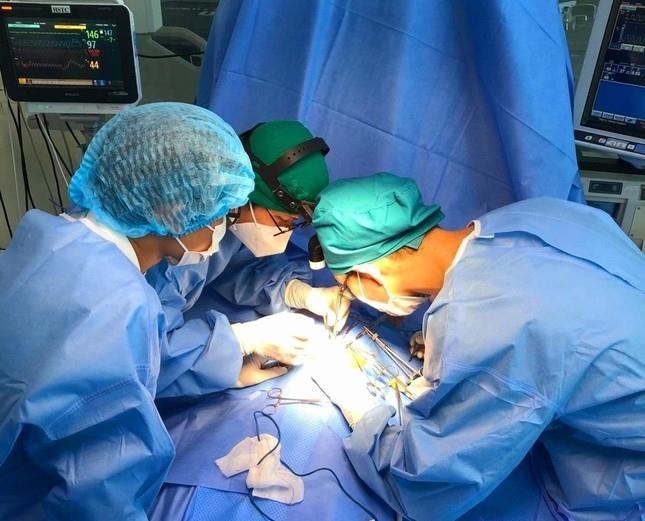
Bác sĩ lấy vòi ong chích trên cơ thể cho bệnh nhi bị đàn ong tấn công
Khai thác bệnh sử của bác sĩ từ phía gia đình ghi nhận, trước đó cháu đang chơi trong vườn nhà thì bất ngờ bị đàn ong lao xuống bao vây và tấn công. Người nhà đã kịp thời giải cứu và đưa đến bệnh viện nhưng bệnh nhi bị đốt quá nhiều vết dần rơi vào tình trạng nặng phải chuyển viện.
Tại Bệnh viện Nhi Đồng 2, các kết quả kiểm tra cho thấy, bệnh nhi bị nhiễm độc nặng, tổn thương đa cơ quan. Hiện các bác sĩ đang nỗ lực điều trị với hy vọng giúp trẻ sớm vượt qua tình trạng nguy kịch.
Từ trường hợp trên BS Nguyễn Diệu Vinh cảnh báo, ong đốt là một trong những tai nạn thường gặp ở t.rẻ e.m. Khi bị ong đốt, trẻ có thể bị t.ử v.ong do sốc phản vệ và biến chứng suy thận cấp sau đó.
Để tránh tai nạn tương tự, bác sĩ khuyến cáo phụ huynh không nên để ong làm tổ gần nhà. Người lớn cần cảnh báo, nhắc nhở, không để trẻ đến gần, dùng cây chọc phá tổ ong.
Khi bị ong đốt, cần nhanh chóng sơ cứu bằng cách dùng nhíp lấy vòi chích phát tán độc của ong ra khỏi da nạn nhân càng sớm càng tốt. Phụ huynh không nên cố gắng lấy vòi chích bằng cách nặn vết thương vì có thể làm lan tràn độc tố. Sau khi lấy vòi chích cần dùng xà phòng rửa vết thương dưới vòi nước sạch, có thể dùng dung dịch sát khuẩn để vệ sinh vết thương hằng ngày.
Phụ huynh lưu ý, cần đưa trẻ đến cơ sở y tế gần nhất khi trẻ bị ong rừng, ong bắp cày hay ong vò vẽ đốt; cơ thể trẻ có nhiều vết bị ong đốt; vết ong đốt sưng đỏ nhiều; trẻ có các triệu chứng khó thở, đau nhiều, chóng mặt, mệt mỏi, phù mặt, tiểu m.áu, đại tiện phân lỏng.
